รู้ทัน “แอนแทรกซ์” (Anthrax) โรคติดเชื้อจากสัตว์ที่อันตรายกว่าที่คิด

โรคแอนแทรกซ์ เกิดจากเชื้อแบคทีเรีย Bacillus anthracis สามารถสร้างสปอร์ (spore) ที่ทนต่อสภาพแวดล้อมได้นาน เชื้อชนิดนี้สามารถพบได้ในดิน ก่อโรคในสัตว์กินพืช เช่น วัว ควาย แพะ แกะ เป็นต้น และโรคนี้สามารถติดต่อจากสัตว์สู่คน (zoonosis) ได้
ในประเทศไทยหลังจากพบผู้ป่วยเสียชีวิตจากโรคแอนแทรกซ์ที่จังหวัดมุกดาหาร มีประวัติร่วมชำแหละวัวในงานบุญ ติดเชื้อมีอาการรุนแรง อาการทางผิวหนัง ทางเดินอาหาร ตรวจพบเชื้อในกระแสเลือด เสียชีวิตในเวลา 6 วัน ทำให้โรคนี้กลับมาได้รับความสนใจมากขึ้น และยังมีความสำคัญในด้านสาธารณสุขและความมั่นคงของประเทศ เนื่องจากสามารถใช้เป็นอาวุธชีวภาพได้
โรคแอนแทรกซ์ที่สามารถติดต่อสู่คนได้ 3 ทางและอาการที่ควรรู้
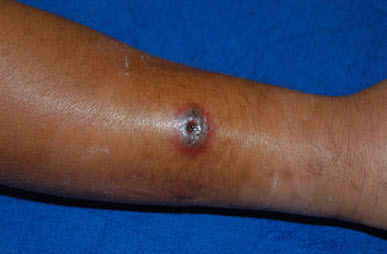
- ทางผิวหนัง (Cutaneous anthrax) พบบ่อยที่สุดเกิดจากการสัมผัสชิ้นส่วนของสัตว์ป่วยหรือตายจากโรคแอนแทรกซ์โดยตรง อาการเริ่มแสดงหลังได้รับเชื้อ 1-9 วัน เริ่มจากมี ตุ่มแดง คล้ายแมลงกัดนำมาก่อน จากนั้นไม่กี่วันเริ่มบวมกลายเป็น ตุ่มพอง แต่ไม่มีหนอง แตกออกเป็นแผลดำตรงกลางมีเนื้อตายสีดำ เรียกว่า “Eschar” มักไม่มีเจ็บ อาจมีต่อมน้ำเหลืองบริเวณใกล้เคียงโตได้ ตำแหน่งที่พบบ่อย ได้แก่ มือ แขน ศีรษะ และคอ
- ทางเดินอาหาร (Gastrointestinal anthrax)เกิดจากการรับประทานเนื้อสัตว์ที่มีการปนเปื้อนเชื้อ เริ่มจาก คลื่นไส้ อาเจียน ปวดท้อง ท้องเสียรุนแรง ถ้ากินแบบสุกๆดิบๆ จะเกิดการอักเสบติดเชื้อรุนแรงในอวัยวะภายในกระเพาะและลำไส้ เลือดออกรุนแรง เป็นอันตรายถึงชีวิตได้
- ทางเดินหายใจ (Inhalation anthrax) รุนแรงที่สุดเกิดจากการสูดหายใจเอาสปอร์ของเชื้อเข้าไปในปอด🫁 อาการของโรคเกิดขึ้นภายใน 1 สัปดาห์หลังจากได้รับเชื้อ เริ่มจากมีไข้สูง เจ็บหน้าอก หายใจลำบาก ปอดอักเสบติดเชื้อรุนแรง เลือดออกในปอด อาจเสียชีวิตได้รวดเร็ว
รูปที่ 1 ตัวอย่างแผลที่ผิวหนังที่เกิดจากการสัมผัสเชื้อโดยตรง A; รูปจากแพทย์ผู้รักษาผู้ป่วยที่จังหวัดมุกดาหาร ประเทศไทย (พ.ศ. 2568), B และ C เป็นผู้ป่วยโรคแอนแทรกซ์รายอื่น ๆ กลุ่มที่มีความเสี่ยงต่อการติดเชื้อสูง
- เกษตรกรเลี้ยงสัตว์ ที่สัมผัสกับผิวหนังและขนสัตว์ ก็จะมีความเสี่ยงสูดดมละอองเข้าไป
- พนักงานชำแหละเนื้อสัตว์/ คนขายเนื้อดิบ
- คนประกอบอาหาร ที่มือสัมผัสเนื้อที่ติดเชื้อโดยตรง
การรักษาและการให้ยาป้องกัน
- ยาปฏิชีวนะ โดยทั่วไปหากติดเชื้อจากการสัมผัสสัตว์ (ไม่ใช่อาวุธทางชีวภาพ) รักษาด้วยยาปฏิชีวนะกลุ่ม Penicillin โดยให้ยาทางหลอดเลือดดำจนกว่าผื่นจะแห้งภายใน 1-2 สัปดาห์ แล้วต่อด้วยยาปฏิชีวนะแบบรับประทานกลุ่ม Penicillin หรือ Ciprofloxacin หรือ Doxycycline ต่อจนผื่นหายสนิท
- การให้ยาป้องกันแก่ผู้สัมผัส ผู้ที่สัมผัสเชื้อแต่ยังไม่มีอาการ ควรได้รับการประเมินโดยแพทย์ หากพบว่าอยู่ในกลุ่มเสี่ยงสูงต่อการติดเชื้อ ควรได้รับยาเพื่อป้องกันทันที (Post-Exposure Prophylaxis (PEP)) ด้วยยา Ciprofloxacin หรือ Doxycycline เป็นระยะเวลา 60 วัน (เชื้อมีระยะฟักตัวยาวนานถึง 60 วัน)
- หากรักษาเร็ว โอกาสหายสูง ถ้าปล่อยไว้อาจรุนแรง ติดเชื้อในกระแสเลือด และเสียชีวิตได้ (โดยเฉพาะผู้ที่มีโรคประจำตัว)
วิธีป้องกันในชีวิตประจำวัน การป้องกันที่ดีที่สุด คือการตระหนักแต่ไม่ตระหนก
- สวมถุงมือ, หน้ากากเมื่อต้องจัดการกับสัตว์ ไม่สัมผัสเนื้อสัตว์ด้วยมือเปล่า
- ล้างมือทุกครั้งหลังสัมผัสสัตว์
- ไม่นำสัตว์ที่ป่วยตายมาทำอาหาร หลีกเลี่ยงเนื้อดิบ หรือเนื้อสุกๆดิบๆ
- แจ้งเจ้าหน้าที่ปศุสัตว์ทันทีหากพบสัตว์ตายผิดธรรมชาติ
ควรรีบพบแพทย์ทันที แจ้งแพทย์ถึงความเสี่ยงต่อโรคแอนแทรกซ์ หากมีประวัติสัมผัสเนื้อสัตว์ดังกล่าวข้างต้น และมีอาการดังต่อไปนี้
- มีแผลแปลกๆ ไข้ หายใจลำบาก เจ็บหน้าอก มีอาการทางระบบทางเดินหายใจ
- ปวดท้อง คลื่นไส้ หลังกินเนื้อสัตว์ที่ได้เนื้อมาจากแหล่งที่ไม่ปลอดภัย
เรียบเรียงบทความโดย : พญ.นิลุบล พิมพบุตร อายุรแพทย์ เฉพาะทางด้านโรคติดเชื้อ
อ้างอิง/ที่มา
- สมาคมโรคติดเชื้อแห่งประเทศไทย - Infectious Disease Association of Thailand
- กรมควบคุมโรค, กระทรวงสาธารณสุข, คู่มือการควบคุมโรคแอนแทรกซ์, 2565
- https://cimjournal.com/interest-article/anthrax-outbreak-thailand-2025/
ศูนย์การรักษาที่เกี่ยวข้อง





